Artritis reumatoide, enfermedad inflamatoria crónica que afectada las articulaciones y provoca dolor constante e intenso. El objetivo de este artículo es dar a conocer la fisiopatología de la enfermedad y mejorar la visión social para entender mejor a los pacientes que sufren la enfermedad. Por Brandon Michelle Castillo Cruz* y Laura Virginia Adalid Peralta**
Introducción
La Sra. Carmela tiene 47 años. Hace nueve años empezó con dolor y sensación de calor en el pie izquierdo, por lo que acudió al centro de salud de su colonia. Ocho meses después, el dolor se manifestó en las manos, tanto en muñecas cómo en nudillos. Regresó al centro de salud y la mandaron al Hospital público más cercano. Después de seis meses la diagnosticaron con Artritis Reumatoide. La Sra. Carmela, por el avance de la enfermedad, empezó con otros problemas. En primer lugar, la enfermedad se expresó en más lugares (rodilla, codos y talones). Después de un tiempo, la Sra. Carmela, ya no presentaba mejoras con los analgésicos y antiinflamatorios comunes. Se le administraron medicamentos más potentes proporcionados en el hospital público.
Un médico general que atendía a la Sra. Carmela desde los inicios de su enfermedad, le aconsejó que acudiera con un médico especialista en reumatología. Y fue hasta que los síntomas de la Sra. Carmela se agravaron, que decidió ir con el especialista. El reumatólogo le comentó a la Sra. Carmela que todos sus padecimientos fueron a causa de no atender su enfermedad y no seguir un tratamiento adecuado como se le indicaba en el hospital, y le informaron que, en caso de continuar con el mismo estilo de vida, su enfermedad empeoraría.
La artritis reumatoide y su prevalencia en las mujeres
La artritis reumatoide es una enfermedad inflamatoria crónica de origen aún desconocido. Afecta a las articulaciones, generalmente manos, codos, rodillas y talones. Se considera que la artritis reumatoide es causada por el ataque mal dirigido de las células del sistema inmune (defensor del cuerpo) a la membrana de las articulaciones, produciendoinflamación continua y destrucción del tejido. Lo que conlleva a una incapacidad progresiva a lo largo de los años.
La artritis reumatoide tiene una distribución a nivel mundial de 0.68 y 2.9%. Las mujeres padecen tres veces más la enfermedad en comparación con los hombres y se puede presentar a cualquier edad, con mayor frecuencia entre los 40 y 60 años.
¿Es una enfermedad causada por los dioses?
Junto con otras enfermedades reumáticas, ha estado presente desde el origen de la vida. Los antiguos pobladores asociaban el dolor e inflamación con esta enfermedad. Cornelius Celsus, en el siglo XV, describió los clásicos signos de inflamación: rubor, tumor, calor y dolor, lo que marcó el inicio de la palabra “Reuma”.
En México se consideraba surgía a causa del dios Ehécatl (dios del viento). En el siglo XVI, Fray Bernardino de Sahagún relata que los tullimientos y envaramientos se deben a los aires (ehecame) originados por el frío. Mientras que en 1774, se usaban las “píldoras marciales gibelinas” o “fierro sutil” para tratar los dolores gotosos y reumáticos.
El principal problema de la artritis reumatoide es la similitud en los síntomas con otros padecimientos reumáticos. Por esta razón, es indispensable el diagnóstico correcto con pruebas de laboratorio e historial clínico de los pacientes para lograr un tratamiento adecuado.
Manifestaciones clínicas
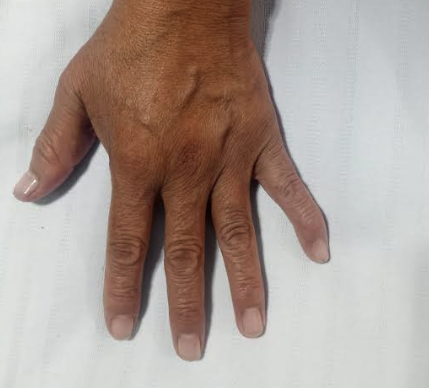
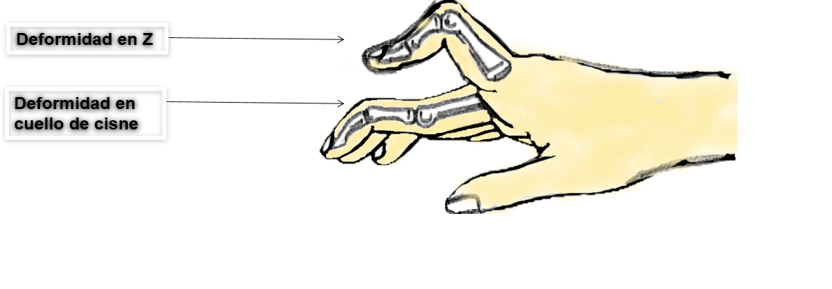
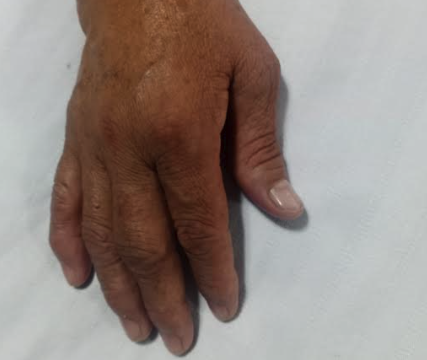
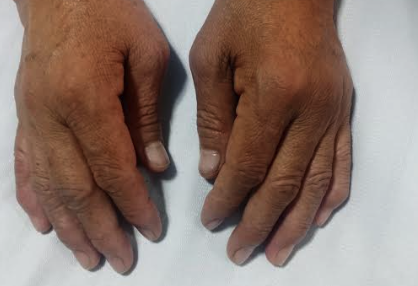
Un elemento clave en la atención exitosa del paciente con artritis reumatoide es el reconocimiento temprano de la enfermedad. Se deben distinguir dos manifestaciones clínicas para el diagnóstico: articulares y extraarticulares. Las manifestaciones articulares son las afectaciones en la mayoría de las articulaciones con movimiento, generando dolor, inflamación y calentamiento de la zona. También se puede presentar tumefacción, rigidez y sensibilidad, que no se genera específicamente en las articulaciones. En conjunto las afecciones articulares provocan la deformación e incapacidad de movimiento en los pacientes. Entre las deformaciones más comunes en los pacientes están: deformidad en Z de los dedos en las manos, al igual que la deformación en forma de cuello de cisne (Figura 1).
Las afectaciones extraarticulares se presentan en otros lugares del cuerpo, como puede ser: 1) Aparición de los nódulos linfoides (30% de los casos); 2) Se puede generar una pericarditis en el corazón, que también puede comprometer a los pulmones. 3) Vasculitis; 4) Puede causar neuropatías por atrapamiento en el sistema nervioso, como el síndrome del túnel del carpo, o polineuropatía (daño general en los nervios) o una mononeuritis múltiple (daño en uno o más nervios periféricos); 5) Se puede generar un síndrome seco en los ojos (trastorno inmunológico donde se da una sequedad de los ojos y la boca); 6) Debido al uso de medicamentos se ve dañado el riñón y se puede generar proteinuria (presencia de proteínas en la orina).
¿Por qué ocurre un proceso inflamatorio en la artritis reumatoide?
La artritis reumatoide (AR) se genera a partir del encuentro con un antígeno “desencadenante” (cualquier sustancia que estimula al sistema inmune a producir una respuesta) o bien por una predisposición genética (una enfermedad común en la familia).
En el sistema inmune, cada vez que llega un antígeno nuevo al cuerpo se realiza un proceso llamado respuesta inmune. Este proceso consta de 3 pasos: 1) Reconocimiento de los antígenos por células que patrullan el organismo llamadas macrófagos. 2) Activación de los linfocitos T inmaduros, proliferación (producción en masa de clonas de linfocitos) y diferenciación (maduración de los linfocitos a otro tipo de células más específicas); 3) Fase efectora: Los linfocitos T que maduran pueden ayudar en la diferenciacion de otras células, como es el caso de los linfocitos B, que maduran a células plasmáticas productoras de anticuerpos (soldados de defensa del cuerpo).
En el caso que nos ocupa, el antígeno “desencadenante” aún desconocido es expuesto por los macrófagos a los linfocitos T, estos son activados, lo que conduce a la producción de citocinas (pequeñas proteínas que comunican el movimiento de las células en el sistema inmunitario), como lo son la interleucina 2, interleucina 4, interferón gamma, factor inhibidor de la migración de los macrófagos, factor quimiotáctico de los monocitos y el factor inhibidor de la migración de los leucocitos. Después los linfocitos T proliferan y maduran a linfocitos T helper (linfocitos Th). Los linfocitos Th ayudan a madurar a los linfocitos B (Cooperación T-B), convirtiéndose en células plasmáticas. Las células plasmáticas tienen la función de crear anticuerpos, entre los anticuerpos formados se encuentra el llamado “factor reumatoide”, que indica la presencia de enfermedades reumáticas en las personas.
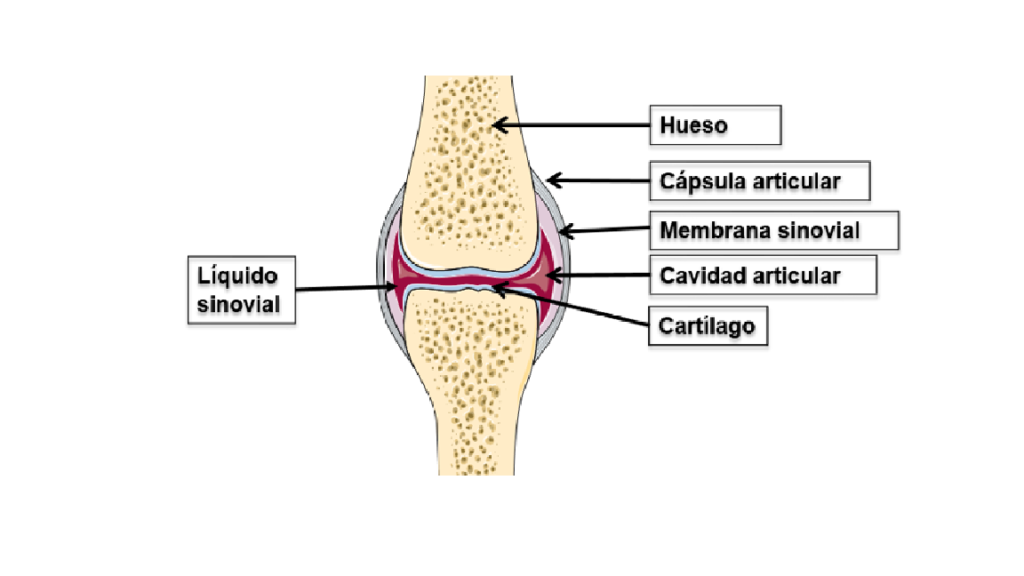
En la artritis reumatoide, la inflamación se localiza en la cápsula articular. Para ubicar la cápsula articular hay que recordar la anatomía de una articulación normal, la cual se encuentra constituida por hueso, membrana sinovial (capa del tejido conjuntivo que recubre las articulaciones y que produce el líquido sinovial), cápsula articular, cavidad sinovial y el cartílago (como se muestra en la figura 2).
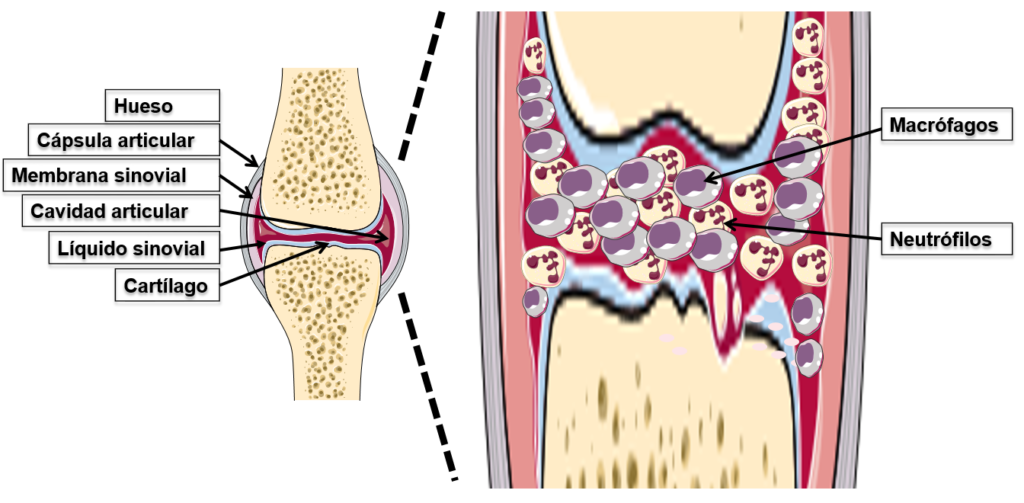
La respuesta inmune generada por la artritis reumatoide incluye la producción de quimosinas (citocinas que “llaman” a células inmunes al lugar) en las articulaciones, son reclutados los polimorfonucleares (tipo de célula inmune que contiene gránulos con enzimas que son liberadas para combatir las infecciones) que se encuentran en la sangre. Los polimorfonucleares atraviesan hacia el líquido sinovial (líquido espeso que lubrica las articulaciones), en donde generan daño en la membrana sinovial, liberando más citocinas (IL-1) y enzimas (proteasas), lo que conlleva a un nuevo reclutamiento de polimorfonucleares, la activación de osteoblastos (células encargadas de reconstruir los huesos). Dando lugar a una lesión microvascular y el aumento de la producción de membrana sinovial, lo que genera la inflamación y por consiguiente llega hacia el cartílago adyacente y el hueso, ocasionando así el daño articular (Figura 3).
En otras palabras, el antígeno genera la respuesta del sistema inmune en el paciente, lo que conlleva a la inflamación.
¿Qué hacer en caso de presentar síntomas?
En caso de presentar una o más manifestaciones clínicas, es recomendable acudir con el médico de la preferencia del paciente o a algún centro de salud, para que se le realice un diagnóstico adecuado y por complicaciones futuras. Para el diagnóstico oportuno de la AR, se establecen criterios que se basan en los síntomas dichos por el paciente en un interrogatorio, en una exploración física (con énfasis en las articulaciones afectadas) y con datos de laboratorio. En algunos casos, no son suficientes los datos obtenidos de las articulaciones dañadas, por lo que se utilizan pruebas de gabinete (ecografía, resonancia magnética o radiografías) para obtener mejores resultados en el diagnóstico de las articulaciones dañadas.
Si padezco artritis reumatoide, ¿padeceré alguna otra complicación que afecte a mi salud?
Al ser una enfermedad crónica (su evolución es en mucho tiempo), la artritis reumatoide se acompaña de padecimientos secundarios provocados por la misma enfermedad. También existen los “trastornos asociados”, padecimientos que se presentan con mayor frecuencia en los pacientes con artritis reumatoide, que llevan un tratamiento inadecuado, prolongado y no controlado; comparado con la población en general. Además, añade mayor riesgo en la salud de los pacientes.
Las posibles complicaciones y trastornos asociados más destacables de la artritis reumatoide son: infecciones, amiloidosis, osteoporosis (con predisposición a sufrir fracturas), aterosclerosis, hipertensión, diabetes, anemia, depresión y daño renal-hepático.
Las complicaciones de la artritis reumatoide pueden llevar a un daño mayor, implicando órganos vitales e incluso poniendo en peligro la vida del paciente. Con esto, se involucra al daño hepático-renal, siendo el mal funcionamiento del hígado y los riñones en pacientes graves. El daño hepático-renal se debe a que no se siguen los tratamientos y recomendaciones médicas pertinentes, como lo es el consumir grandes cantidades de alcohol o antiinflamatorios (sin ser medicados).
La depresión: ¿La mayor consecuencia de padecer esta enfermedad?
Cuando los pacientes de artritis reumatoide sufren con un dolor crónico, limitaciones en actividades (laborales y sociales), falta de apoyo emocional y familiar, así como problemas económicos, son más susceptibles a padecer depresión.
La depresión afecta a los pacientes con artritis reumatoide al percibir con mayor sensibilidad el dolor que padecen, y al hacerlos más susceptibles a sentirse insuficientes laboral y emocionalmente. Es por eso que se sugiere que los familiares y los pacientes reciban psicoterapia, para así lograr mejores relaciones familiares y evitar que el paciente presente depresión. Otra recomendación es generar actividades que remuneren económicamente al paciente, con el fin de que sienta autosuficiencia financiera, al igual que alguna actividad física o cultural para disminuir la ansiedad y los síntomas de la depresión. Así también, buscar ayuda médica en donde, si es necesario, se le recomiende al paciente tomar tratamientos antidepresivos, acompañados de terapia psicológica.
En caso de presentar alguna complicación como las mencionadas, ¿qué nuevas alternativas de tratamientos existen?
En la actualidad no se tiene cura para la artritis reumatoide, pero se cuenta con múltiples tratamientos para retrasar el progreso de la enfermedad y aliviar los malestares como el dolor y la inflamación. Con esto, se busca dar esperanza de tener una vida mejor a pesar de la enfermedad. El tratamiento de la artritis reumatoide se compone de dos partes: tratamiento farmacológico y tratamiento no farmacológico (medidas de precaución generales).
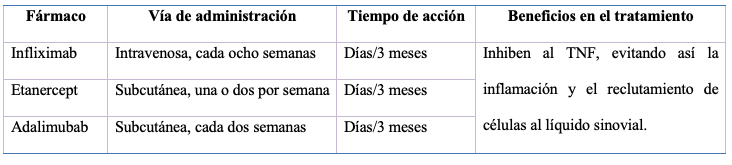
El tratamiento farmacológico consiste en la administración de una combinación de medicamentos durante períodos prolongados; los analgésicos que bajan el dolor, y los antiinflamatorios, como lo son los AINE y los corticoides. Además, se deben añadir los medicamentos más importantes en la artritis reumatoide, los fármacos antirreumáticos modificadores de la enfermedad (FAME). Los FAME se dividen en dos grupos: tradicionales (el metotrexato, la leflunomida, la sulfasalazina y los conocidos como fármacos antipalúdicos) y “biológicos” (los que actualmente se siguen produciendo).
Los FAME tradicionales actúan deteniendo la actividad inflamatoria, suprimiendo la hiperactividad del sistema inmune. Suelen indicarse en periodos prolongados, con lo que se consigue una remisión clínica de la enfermedad y un pronóstico favorable (Tabla 1).

Los FAME “biológicos” son medicamentos novedosos elaborados a través de ingeniería genética. Cuentan con una gran eficacia en los procesos inflamatorios de la membrana sinovial en las articulaciones cuando se padece artritis reumatoide. Actúan bloqueando las sustancias pro-inflamatorias como lo son la IL-1 y el TNF, o también pueden inactivar las quimiocinas.
La principal diferencia de los FAME “biológicos” con los FAME tradicionales, es el tiempo de acción en la enfermedad, debido a que los FAME “biológicos” pueden actuar en días o semanas. (Tabla 2) El descubrimiento de estos medicamentos ha mejorado el tratamiento y pronóstico de los pacientes con artritis reumatoide.
Los primeros FAME “biológicos” fueron utilizados a partir del año 2000, los inhibidores del factor de necrosis tumoral (anti-TNF). Los nuevos fármacos son diseñados dirigidos a una diana (sitio en el organismo donde hará efecto el medicamento) concreta, entre los cuales tenemos los FAME dirigidos; un ejemplo de estos son los inhibidores de las Janus Quinasa, descubiertos en 2015, que son una familia de tirosinas quinasas que intervienen en la recepción intracelular de algunas citocinas dentro de la inflamación.
En cambio, los tratamientos no farmacológicos son toda medida general y las terapias complementarias para evitar una evolución desfavorable de la enfermedad y se pueda controlar y aliviar el dolor. Cabe resaltar que nunca se debe reemplazar el tratamiento farmacológico con el no farmacológico, ya que esto puede atentar contra la vida del paciente con artritis reumatoide. Algunas recomendaciones son: 1) Seguir una dieta saludable. 2) No fumar. 3) Dormir bien (8 horas mínimo). 4) Evitar trabajos que requieran esfuerzo y movimientos repetitivos, sobre todo en las manos y tobillos. 5) Realizar ejercicio (30 minutos al día). 6) Usar un calzado adecuado. 7) Evitar tomar bebidas alcohólicas. 8) Mantener reposo. 9) Dentro de lo posible, acudir a fisioterapias o realizarlas en casa, todo supervisado por el reumatólogo a cargo del tratamiento o un especialista.
De manera complementaria, en casos especiales cuando las articulaciones están muy dañadas e impiden el movimiento, se puede sugerir la idea de algún tipo de cirugía para reparar las articulaciones o colocar implantes, esto debe ser valorado por el reumatólogo a cargo del paciente.
En algunos casos, los medicamentos no funcionan, pero esto tiene solución al buscar alguna alternativa médica, ya sea preguntando directamente al reumatólogo o buscando ayuda en un centro más especializado (institutos nacionales de salud). Se sabe que no tiene cura la enfermedad, pero sí se puede llegar a remitir y controlar lo mejor posible. Por eso siempre se debe buscar el diagnóstico correcto y llegar al mejor tratamiento posible.
Sensibilización para las familias de los pacientes con artritis reumatoide
Un tema importante en el tratamiento de los pacientes con artritis reumatoide es que los familiares y personas cercanas a ellos sean conscientes de lo que está pasando el paciente. Es importante la adquisición de conocimientos sobre la enfermedad y sobre los cuidados que requieren las personas con artritis reumatoide. Es posible encontrar información al preguntar a los médicos, enfermeros o personal de salud que atiendan al paciente. Además, es importante que los médicos o institutos de salud hagan difusión sobre las causas de la enfermedad y de las afecciones que sufre el paciente con el fin de crear empatía con él.
Análisis prospectivo
El presente artículo pretende difundir el conocimiento de la enfermedad conocida como artritis reumatoide, también se dan a conocer los tratamientos más comunes y de nueva generación; esto con el fin de dar la importancia debida a la enfermedad. Además, se enfoca en crear un mejor ambiente social, laboral y emocional para los pacientes, debido a que en el país no se cuenta con el apoyo suficiente para los pacientes aquejados por esta enfermedad. Prospectivamente se pretende crear una sociedad que forme parte del apoyo para los pacientes, incluyendo familiares y amigos. Se propone la sensibilización adecuada de la sociedad a través de la difusión del conocimiento, o por medio de la ayuda comunitaria (apoyo económico o emocional). Asimismo, se pueden buscar programas de apoyo a la comunidad, donde se busque que la enfermedad sea vista como un problema de salud, y con esto se logre que el país brinde más ayuda a los pacientes con artritis reumatoide.
Conclusión
Es difícil para los pacientes de artritis reumatoide vivir con la enfermedad, pero si los familiares y seres queridos logran entender la enfermedad y sus complicaciones, ayudarán en gran medida a la vida cotidiana de los pacientes, siendo un apoyo emocional y social para ellos. Esto se puede lograr si todos formamos parte del cambio y así México pueda ser un lugar mejor para las personas con artritis reumatoide.
* Brandon Michelle Castillo Cruz (1998) egresado de la carrera de QFB impartida en la FES Zaragoza. Se interesa por la investigación científica en específico en la medicina, química, neurobioquimica entre otros campos. Además es un practicante de varios deportes, le gusta el cine nacional e internacional, animaciones y obras literarias.
** Laura Virginia Adalid Peralta. Doctorada en inmunología en la Universidad de Paris XI. Actualmente Investigadora en Unidad periférica para el estudio de neuroinflamación en patologías neurológicas del Instituto de Investigaciones Biomédicas de la UNAM en el Instituto Nacional de Neurología y Neurocirugía “Manuel Velasco Suárez”. Entre las principales líneas de investigación se incluyen: Modulación de la respuesta inmune en patologías neurológicas, análisis de la respuesta inmunodomuladora en enfermedades Autoinmunes.
Referencias:
Escuela Andaluza de Salud Pública. (2019). Antirreumáticos con diana: biológicos, biosimilares y dirigidos. Boletín Terapéutico Andaluz. 34(3): 18-37. https://cadime.es/images/documentos_archivos_web/BTA/2019/CADIME_BTA_2019_34_03.pdf
Neri-Vera R, Lievano-Madrigal L. (2017) Páginas en la historia de la reumatología en México. Revista de la Facultad de Medicina México 60(1): 30-37 http://www.scielo.org.mx/scielo.php?pid=S0026 17422017000100030&script=sci_arttext
Romero-Jurado M. (2010) Artritis reumatoide. Información para pacientes y familiares ConArtritis. http://www.conartritis.org/wp-content/uploads/2012/05/informacion_actualizada_pacientes_familiares.pdf
Sociedad Española de Reumatología. (2017) Artritis Reumatoide. Inforeuma. https://inforeuma.com/wp-content/uploads/2017/04/50_Artritis-Reumatoide_ENFERMEDADES-A4-v03.pdf




1 Comentario
Lamentablemente en nuestro país la atención médica pública suele ser pésima o existir solo en el papel. Yo tengo ISSSTE y , aunque no padezco artritis reumatoide, sí requiero de seguimiento por parte de un especialista que me ve media hora aproximadamente dos veces al año. Nunca hay medicamentos y si requieres de estudios avanzados ya puedes irte despidiendo porque te programan para el año que viene (a un familiar mío le tomo cerca de dos años conseguir un pase a gastroenterología) ¡Tan solo el pase! Sí, es bueno saber que existen medicinas de avanzada, reconozco el esfuerzo de los científicos, pero no se necesita ser un genio para saber que esas medicinas solo se consiguen en hospitales privados y a un costo prohibitivo para la mayoría de los enfermos. La depresión no la produce solo la enfermedad, sino la ineficiencia de un sistema médico burocratizado que arrastra un rezago de dimensiones oceánicas.